
妊娠経過に及ぼす多くの影響要因。高いリスクは、母親と胎児のアカゲザルの対立をもたらします。しかし、誰もがこの現象の原因を理解しているわけではありません。したがって、Rh因子が危険であり、Rh-母子胎児の衝突がどのような場合に起こるかを知るために、すべての妊婦が義務づけられています。
問題の本質を理解するには、まず重要ですRh因子が何であるかを理解するようになります。赤血球の表面にある特別なタンパク質です。このタンパク質は、すべての人の85%の血液に存在し、残りは存在しません。したがって、それらの最初は正のRh因子の所有者と見なされ、2番目は負のRh因子の所有者と見なされます。
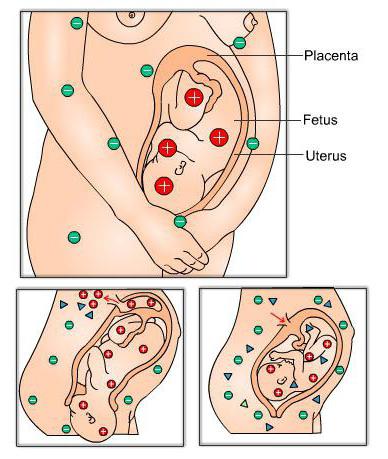
したがって、彼は免疫学的体の特徴であり、人間の健康には絶対に影響しません。 Rh因子は通常、Rh +およびRh-で表されます。この用語は、1940年に科学者Alexander WienerとKarl Landsteinerによって初めて導入されました。母親と胎児のRhの対立は、母親が陰性で胎児が陽性の場合、血液のRh因子との免疫学的不適合です。アカゲザルの対立の危険は、胎児の胎児死、死産、流産を引き起こす可能性があることです。この現象は、胎児を産む過程と出産中の両方で負のRhを持つ将来の母親に現れる可能性があります。胎児が父親からRh +を受け継ぐと、母親と胎児の間に免疫の衝突が発生します。
将来の母親の体のために、Rh +深刻な脅威をもたらすため、胎児赤血球に反応してそれらを破壊する抗体を産生します。母親と胎児のアカゲザルの対立は、陽性のアカゲザル因子を持つ胎児の赤血球が陰性の指標を持つ母親の血液に移植されることによって説明されます。

免疫学的矛盾の主な原因は女性の最初の妊娠の結果。妊娠中、Rhの衝突は輸血が原因である可能性があります。輸血では、Rh因子は考慮されませんでした。過去の中絶、流産。また、産科治療中に子供のRh不適合血液が母親の血流に入り込む可能性があるため、母親の体は負のRh因子の影響を受けやすくなり、2回目の妊娠中にアカゲザルの対立の可能性が高まります。帝王切開を行うと、同種免疫のリスクが高まります。血液の不適合は、胎盤の損傷の結果として、妊娠中および出産中の出血によって引き起こされる可能性があります。
アカゲザル因子は遺伝的に決定され、支配的な遺伝形質。母親が負のRhを持ち、父親が同型接合性で正の場合、子供は常にRh +を受け取ります。この場合、血液型の競合のリスクは非常に高くなります。そして、父親のヘテロ接合性の場合、胎児に負または正のRhを送信する確率は等しくなります。
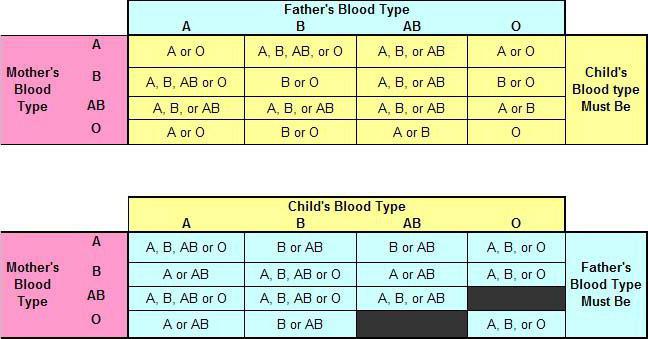
胎児の発達の8週目に発生します造血。その間、赤血球が母親の血流に入る可能性が高くなります。同時に、胎児の抗原は異物とみなされるため、母親の免疫系の保護がトリガーされます。したがって、妊娠中の女性の体は抗アカゲザル抗体を産生し、それが母親と胎児のRh紛争を引き起こします。妊娠中の免疫学的矛盾のリスクは非常に小さく、0.8%にすぎませんが、非常に危険であるため、特別な研究と注意が必要です。両親の血液型の分析に従って胎児のおよそのRhを特定することは、妊娠中のRhの衝突の予測を可能にします。この表は、血液の不適合の可能性を示しています。
母親と胎児の間の免疫の衝突は困難です子供にとって深刻な結果。適合しないRh因子を持つ異物を発見した母親の体が生成する抗原は、胎児の血流に血液胎盤関門を通過し、子供の造血を破壊し、赤血球の形成を抑制します。
抗体のこの振る舞いは非常に胎児にとって危険な状態であり、胎児の生命を脅かします。これは、アシドーシス、低酸素症、貧血が特徴です。過剰な量の液体が赤ちゃんの体に蓄積し、ほとんどすべてのシステムと器官の発達が損なわれます。対策がタイムリーに行われない場合、流産、胎児死亡、死産、溶血性疾患の子供の出生という深刻な脅威があります。溶血性疾患は、赤ちゃんの体内に抗アカゲザル抗体が蓄積することにより進行し、妊娠中に母親と胎児の間に衝突が発生します。また、発達病理を引き起こす可能性があり、これは、内臓、脳、心臓の過剰な増加、および中枢神経系への毒性損傷で表されます。
妊娠中の母親と胎児のアカゲザルの対立はありません臨床症状と特定の症状があります。陰性のRh因子に対する抗体の存在を示す実験室の血液検査を行うことによってのみ問題を特定することが可能です。

胎児では、血液の不和合は内臓および身体系の溶血性疾患の発症。これは、妊娠20〜30週間の期間中に死亡するだけでなく、流産、死産、早産の発生にもつながります。
さらに、満期産児は溶血性病理の明らかな浮腫性、黄疸および貧血の形態。胎児のRh競合は、血液中の未熟な赤血球の出現、内臓の発達の病状に現れます。症状は、母親の体によって生成される抗体の量によって引き起こされます。重症の場合、この病気は胎児の浮腫の出現とともに進行します-内臓のサイズの増加、腹水の出現、胎盤の増加、および羊水の量があります。子供の体重は最大2倍に増加する可能性があり、病気はしばしば浮腫を伴います。
Rh-妊娠中の「母胎児」の対立主に将来の妊娠の開始前またはその初期段階で父親と母親のRh因子を特定するという形で、早期診断を防ぐことができます。

Rh競合の予測はに基づいています以前の輸血、最初の妊娠の経過と結果、流産の存在、流産、子宮内の胎児の死亡、子供の溶血性疾患に関するデータ。これにより、リスクの可能性を信頼できる精度で特定することができます。等免疫の。
決定のための実験室血液検査アカゲザルの体と力価は、妊娠中にアカゲザルの衝突が疑われるすべての女性に対して実施されます。子供の父親もテストする必要があります。 Rh競合の可能性が高い場合は、妊娠中の女性を毎月検査する必要があります。 32週目からは月に2回、36週目からは毎週、出産まで臨床検査が行われます。妊娠中にRh競合が検出された場合、研究により母親の体内の抗体の含有量が決定されます。 Rh衝突の影響は時間の経過とともに蓄積されるため、病理が早期に診断されるほど、合併症のリスクは低くなります。

より詳細に診断するために胎児と母親の間の免疫学的対立、超音波スキャンは妊娠の20から36週まで、そして出産前に少なくとも4回実行されます。超音波を使用すると、胎児の発育の特徴を追跡したり、病状の存在を特定したりできます。
研究の過程で、胎盤の状態とサイズ、胎児の腹部の容積、羊水、および臍帯の拡張した静脈が評価されます。
追加の調査方法は次のとおりです。心電図、心電図、心音図。これにより、Rh競合中の胎児の低酸素状態のレベルを判断できます。貴重な情報は、侵襲的評価方法によって提供されます-羊水穿刺による羊水と臍帯穿刺による臍帯の血液の研究。羊水の診断により、抗アカゲザル体の力価、子供の性別、胎児の肺の成熟度を判断できます。病状の正確な程度は、血液型および臍帯血中の胎児のRh因子に応じた心臓セントーシスによって診断されます。さらに、研究は、ホエイプロテインの存在、ヘモグロビン、ビリルビン、網状赤血球、赤血球に記録された抗体の含有量を示しています。
グループ内の母親と胎児の間に対立がある場合血液、ほとんど唯一の効果的な治療法は、母親の子宮内の臍帯静脈を介した胎児への輸血です。手順は、超音波スキャンの監督下で実行されます。この措置により、胎児の状態を緩和し、妊娠を延長し、貧血、低酸素症の症状を軽減することができます。
Rh式血液型の影響を弱めるためにも酸素療法が行われ、ビタミン、鉄、カルシウム、抗ヒスタミン薬を含む製剤を含む非特異的療法のコースが処方されます。胎児に深刻な状態がある場合は、妊娠37〜38週に帝王切開を行います。また、妊娠中の女性は血漿交換療法を処方されます。これは、胎児の赤血球に対する血中の抗体のレベルを低下させます。
出産後、子供は代用品を与えられます崩壊した赤血球を補充し、溶血性病変の治療を処方するための輸血-身体から有毒物質を除去し、赤血球の崩壊レベルを低下させるスポイト、紫外線照射。治療には集中治療コース、新生児科医の監督が必要であり、時には子供は集中治療室に入れられます。溶血性疾患の場合、出生後最初の2週間は母乳を赤ちゃんに与えることはお勧めしません。
ほとんどの場合、の存在下での妊娠の結果Rh-conflict-早産。したがって、医師の仕事は、子供を産む期間を延長し、その発達の過程を包括的に監視することです。妊娠期間全体の診断のために、超音波、ドップラーメトリー、CTGが行われます。それ以上の妊娠が胎児に深刻な危険をもたらす場合は、事前に出産することが決定されます。
ほとんどの場合、胎児を産むRh-競合は帝王切開で終わります。自然分娩は非常にまれであり、胎児の状態が満足のいくものであると評価され、赤ちゃんの生命が危険にさらされていない場合に限ります。帝王切開は胎児にとって最も安全で最も穏やかであると考えられています。出産時には、必要に応じて蘇生のために新生児科医の立ち会いが必要です。産科は、必要なすべての医療機器が整った部屋で、資格のある医師の監督の下で実施する必要があります。
妊娠中の母子紛争は子供に深刻な結果を引き起こします。したがって、Rh型不適合の予防と同種免疫の開発を目的とした予防措置は非常に重要です。輸血を行う際には、ドナーとの適合性を考慮することが重要であり、最初の妊娠を維持し、中絶を防ぐ必要があります。妊娠の慎重な計画も重要です。血液型の研究であるRh因子は、妊娠中のRhの衝突を防ぎます。血液型互換性チャートは、将来の問題を回避します。あなたは妊娠の過程に注意する必要があります。予防策として、献血者からの抗Rh免疫グロブリンの筋肉内注射は、Rh因子が陰性で、抗原に対する感受性が高い女性に使用されます。この薬は、正のRh因子のキャリアから来た赤血球を破壊し、それによって同種免疫とRh衝突のリスクを減らします。

注射は中断後に行われます妊娠、流産、子宮内妊娠を防ぐための手術。また、抗アカゲザル免疫グロブリンは、胎児の溶血性疾患を発症する可能性を減らすために、28週目と34週目にリスクのある妊婦に投与されます。また、注射は出産後2〜3日以内に処方されるため、その後の妊娠でのRh式血液型の競合のリスクが軽減されます。 Rh陽性の赤ちゃんが生まれる可能性が高い場合は、妊娠のたびに免疫グロブリンが投与されます。
したがって、母親と胎児の間のRh競合は妊娠中絶の理由です。 Rh競合が発生する可能性は非常に低いため、絶望する理由はありません。免疫学の現代の進歩のおかげで、強くて健康な赤ちゃんを運ぶことは常に可能です。
