
По МКБ 10 ревматоидный артрит относится к классу M: פוליארתרופתיה דלקתית. בנוסף לכך, זה כולל JRA (נוער, או דלקת מפרקים שגרונית לנוער), צנית ועוד. הגורמים למחלה זו עדיין לא מובנים לחלוטין. ישנן מספר תיאוריות על התפתחותה, אך עדיין לא התגבשה הסכמה. הוא האמין כי זיהום גורם אי סדרים של ויסות של המערכת החיסונית אצל אנשים נטייה אליו. כתוצאה מכך, מולקולות נוצרות כי להרוס את הרקמות של המפרקים. כנגד תיאוריה זו, העובדה כי דלקת מפרקים שגרונית (קוד עבור ICD - 10 M05), מטופל בצורה גרועה עם תרופות אנטיבקטריאליות.

Ревматоидный артрит – древнее заболевание.המקרים הראשונים של המחלה נמצאו במחקר של שלדים של אינדיאנים, שגילם היה כארבע וחצי שנים. בספרות, התיאור של RA מתרחשת מאז 123 לספירה. אנשים עם תסמינים אופייניים של המחלה תוארו על ציורי רובנס.
Как нозологическую единицу ревматоидный артрит הרופא תואר לראשונה על ידי לנדרה-בובייס בראשית המאה התשע-עשרה וכינה אותו "גאוט אסתני". המחלה קיבלה את שמה הנוכחי כחצי מאה לאחר מכן, בשנת 1859, במהלך האזכור בחיבור הטבע וטיפול בניתוח שיגרון. על כל מאה אלף איש מזוהים חמישים חולים, רובם נשים. עד שנת 2010, יותר מארבעים ותשעה אלף איש נפטרו כתוצאה מחללי RA בעולם.

מחלת RA היא מחלה שכיחה כל כך עד שניתנה לה פרק נפרד ב- ICD 10. דלקת מפרקים שגרונית, כמו פתולוגיות מפרקים אחרות, נגרמת על ידי הגורמים הבאים:
1. תורשה:
- נטייה למחלות אוטואימוניות במשפחה;
- נוכחות של סוג מסוים של נוגדנים ההיסטוק תאימות.
2. זיהומים:
- חצבת, חזרת (חזרת), זיהום סינטטיאלי בדרכי הנשימה;
- צהבת B;
- כל משפחת נגיפי הרפס, CMV (ציטומגלובירוס), אפשטיין-באר;
- רטרו וירוסים.
3. גורם הדק:
- תת קירור;
שיכרון;
- מתח, תרופות, שיבושים הורמונליים.
הפתוגנזה של המחלה אינה תקינהתגובות של תאים של מערכת החיסון לנוכחות אנטיגנים. לימפוציטים מייצרים אימונוגלובולינים כנגד רקמות גוף, במקום להרוס חיידקים או נגיפים.

על פי ICD 10, דלקת מפרקים שגרונית מתפתחתבשלושה שלבים. בשלב הראשון נצפית נפיחות בכמוסות המפרקים הגורמת לכאב, הטמפרטורה עולה וצורת המפרקים משתנה. בשלב השני, תאי הרקמה המכסה את פנים המפרק מתחילים להתחלק במהירות. לכן, הסינוביום הופך להיות צפוף ונוקשה. בשלב השלישי תאי דלקת משחררים אנזימים המשמידים רקמת מפרק. זה גורם לקשיים בתנועות מרצון ומוביל למומים פיזיים.
לדלקת מפרקים שגרונית (ICD 10 - M05) ישהתחלה הדרגתית. הסימפטומים מופיעים בהדרגה ועלולים לארוך חודשים. במקרים נדירים ביותר, התהליך יכול להתחיל בצורה חריפה או תת-חריפה. העובדה שתסמונת המפרק (כאב, דפיגורציה ועליית טמפרטורה מקומית) אינה תסמין פתוגונומי מסבכת באופן משמעותי את אבחנת המחלה. ככלל, נוקשות הבוקר (חוסר יכולת לבצע תנועות במפרקים) נמשכת כחצי שעה והיא מתעצמת כשמנסים לתנועות פעילות. מבשר המחלה הוא כאב במפרקים כאשר מזג האוויר משתנה ורגישות מטאורית כללית.

ישנן מספר אפשרויות למהלך המחלה, אשר יש להנחות על ידי הרופא במרפאה.
1. קלאסיכאשר הנזק למפרקים מתרחש באופן סימטרי, המחלה מתקדמת באטיות ויש את כל קודמותיה.
2. אוליגו-ארתריטיס עם התבוסה של מפרקים גדולים במיוחד, כגוןבדרך כלל ברך. זה מתחיל בצורה חריפה, וכל הביטויים הפיכים תוך חודש וחצי מהופעת המחלה. יחד עם זאת, כאבי מפרקים הם נדיפים, אין שינויים פתולוגיים ברואנטוגרמה, ולטיפול בתרופות NSAID (תרופות נוגדות דלקת לא סטרואידיות) יש השפעה חיובית.
3. תסמונת פלטי הוא מאובחן אם מתווספת הגדלת הטחול עם תמונה אופיינית של שינויים בדם למחלת המפרקים.
4. דלקת מפרקים שגרונית לנוער (קוד על פי ICD 10 - M08). מאפיין אופייני הוא שהוא משפיע על ילדים מתחת לגיל 16. ישנן שתי צורות של מחלה זו:
- עם תסמונת אלרגוספטית;
- צורה מפרקית-קרבית הכוללת דלקת כלי הדם (דלקת במפרקים), פגיעה במסתמי הלב, הכליות ודרכי העיכול וכן פגיעה במערכת העצבים.
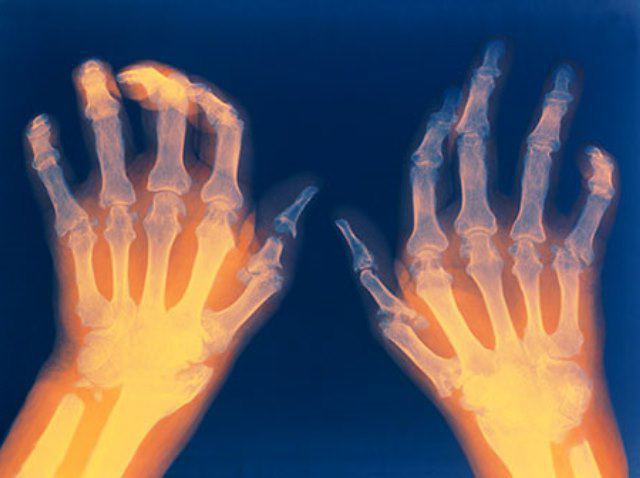
כמו במקרה של יחידות נוזולוגיות אחרות המשתקפות ב- ICD 10, לדלקת מפרקים שגרונית יש כמה סיווגים.
1. לפי ביטויים קליניים:
- מוקדם מאוד, כאשר הסימפטומים נמשכים עד שישה חודשים;
- מוקדם, אם המחלה נמשכת עד שנה;
- מורחב - עד 24 חודשים;
- מאוחר - עם משך מחלה של יותר משנתיים.
2. שלבי רנטגן:
- ראשון. יש עיבוי ודחיסה של הרקמות הרכות של המפרק, מוקדי יחיד של אוסטאופורוזיס.
- השני. תהליך אוסטאופורוזיס לוכד את כל אפיפיזה של העצם, חלל המפרק מצטמצם, שחיקה מופיעה על הסחוס;
- שְׁלִישִׁי. דפורמציה של אפיפיזות העצמות, נקעים ותזוזות רגילות;
- רביעי. אנקילוזיס (היעדר מוחלט של מרחב מפרקים).
3. מאפיינים אימונולוגיים:
לגורם שגרוני:
- דלקת מפרקים שגרונית סרופוזיטיבית (ICD 10 - M05.0). משמעות הדבר היא שגורם ראומטואיד מתגלה בדם החולה.
- דלקת מפרקים שגרונית סרונגטיבית.
לנוגדנים לפפטיד ציטרולין מחזורי (Anti-CCP):
- דלקת מפרקים שגרונית סרופוזיטיבית;
- דלקת מפרקים שגרונית סרונגטיבית (ICD 10 - M06).
4. מחלקה פונקציונלית:
דלקת מפרקים שגרונית לנוער ICD 10 מופרשת בקטגוריה נפרדת - כמחלה אוטואימונית בילדים צעירים. לרוב, ילדים חולים לאחר מחלה זיהומית קשה, חיסון או פציעות במפרקים. דלקת אספטית מתפתחת בסינוביום, מה שמוביל להצטברות יתר של נוזלים בחלל המפרק, לכאב, ובסופו של דבר לעיבוי דופן כמוסת המפרק ולהיצמדותו לסחוס. לאחר זמן מה הסחוס נהרס והילד הופך לנכה.
במרפאה מבחינים בין מונו -, אוליגו - לבין דלקת מפרקים שגרונית.כאשר מושפע רק מפרק אחד, זהו, בהתאם, מונוארתריטיס. אם עד ארבעה מפרקים מושפעים בו זמנית משינויים פתולוגיים, הרי שמדובר באוליגוארתריטיס. דלקת מפרקים ניוונית מאובחנת כאשר כמעט כל המפרקים מושפעים. דלקת מפרקים שגרונית מערכתית מובחנת גם כאשר איברים אחרים מושפעים בנוסף לשלד.

על מנת לבצע אבחנה, יש צורך לאסוף אנמנזה נכונה ומלאה, לערוך בדיקות דם ביוכימיות, לבצע צילום רנטגן של המפרקים, כמו גם סרודיאגנוזה.
בבדיקת דם הרופא שם לבקצב שקיעת אריתרוציטים, גורם ראומטואידי, מספר תאי הדם. המתקדם ביותר כרגע הוא גילוי אנטי-מק"ס, שהיה מבודד בשנת 2005. זהו אינדיקטור מאוד ספציפי שכמעט תמיד קיים בדם של חולים, בניגוד לגורם שגרוני.

אם החולה סבל מזיהום או שהוא נמצאואז הוא מוצג טיפול אנטיבקטריאלי ספציפי. בבחירת התרופות יש לשים לב לחומרת התסמונת המפרקית. ככלל, הם מתחילים בתרופות נוגדות דלקת לא סטרואידיות ובמקביל מזריקים סטרואידים למפרק. בנוסף, מכיוון שדלקת מפרקים שגרונית היא מחלה אוטואימונית, המטופל זקוק לפלסמפורזה על מנת לסלק את כל מתחמי החיסון מהגוף.
הטיפול הוא בדרך כלל ארוך ועשויתמשוך שנים. זאת בשל העובדה שתרופות חייבות להצטבר ברקמות. אחת מנקודות המפתח בטיפול היא הטיפול באוסטאופורוזיס. לשם כך, המטופל מתבקש להקפיד על תזונה מיוחדת עם אחוז סידן גבוה (מוצרי חלב, שקדים, אגוזי מלך, אגוזי לוז), וכן ליטול תוספי סידן וויטמין D.


























