
मानव शरीर अद्वितीय है।हालांकि, कभी-कभी ऐसी परिस्थितियां होती हैं जब एक निश्चित शरीर अपने कार्यों को पूरी तरह से पूरा नहीं करता है। यह संरचना का ऐसा उल्लंघन है - महाधमनी वाल्व अपर्याप्तता - इस लेख का विषय।
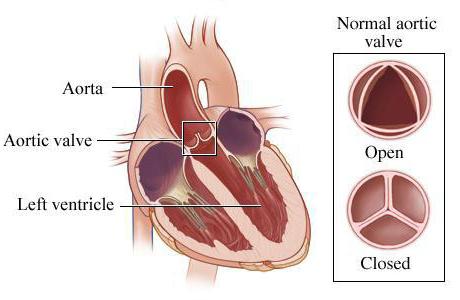
Изначально надо разобраться с терминами, которые प्रस्तुत लेख में उपयोग किया जाएगा। तो क्या वास्तव में महाधमनी वाल्व अपर्याप्तता है? यह इस शरीर के काम का उल्लंघन है, जिसके परिणामस्वरूप इसके फ्लैप पूरी तरह से कसकर बंद नहीं होते हैं। इससे महाधमनी से रक्त प्रवाह जैसे बाएं दिल के वेंट्रिकल में समस्या होती है। यह डायस्टोल के दौरान होता है - हृदय को रक्त से भरने की प्रक्रिया। यह किस से भरा हुआ है? तो मानव शरीर को सामान्य कार्य के लिए रक्त की आवश्यक मात्रा प्राप्त नहीं होती है। नतीजतन, इस कमी की भरपाई के लिए दिल पर भार बढ़ जाता है।
आम तौर पर बोल रहा हूँ, पहली बार में, जबकि शरीरयुवा और ताकत से भरा, महाधमनी वाल्व अपर्याप्तता अक्सर कोई समस्या नहीं लाती है। केवल एक चीज यह है कि रक्त की कमी की भरपाई करने में सक्षम होने के लिए दिल आकार में थोड़ा बढ़ सकता है। लक्षण शुरू में पूरी तरह से अनुपस्थित हैं, और रोगी को किसी समस्या के अस्तित्व के बारे में पता भी नहीं हो सकता है। बाद में सांस की तकलीफ, बढ़ी हुई थकान होने लगती है। इस बीमारी से निपटने के लिए, रोगी को महाधमनी वाल्व प्रतिस्थापन सर्जरी के लिए भेजा जा सकता है।
वैज्ञानिकों ने ध्यान दिया कि इस तरह की समस्या सेमहाधमनी वाल्व अपर्याप्तता, यह सबसे अधिक बार पुरुष के प्रतिनिधि हैं जो पीड़ित हैं। यदि हम प्रतिशत पर विचार करें, तो इस विकृति से होने वाली मौतों की संख्या, विभिन्न हृदय समस्याओं के साथ सभी मौतों के मामले में लगभग 14% है। यदि इस बीमारी पर विचार किया जाता है, तो लगभग 4% मामलों में, महाधमनी वाल्व की अपर्याप्तता अपने शुद्ध रूप में देखी जाती है, और 10.3% मामलों में - अन्य हृदय रोगों के साथ संयोजन में।
सामान्यतया, विकास का कारण2/3 मामलों में यह समस्या सिर्फ वाल्वों का आमवाती घाव है। कम सामान्यतः, रोग संक्रामक एंडोकार्टिटिस का कारण बनता है। वैज्ञानिक भी कारणों के दो समूहों को भेद करते हैं, जिन्हें जीर्ण और तीव्र में विभाजित किया गया है।

इस मामले में, डॉक्टर कई महत्वपूर्ण कारणों की पहचान करते हैं जो पुरानी प्रक्रियाओं का कारण बन सकते हैं:
डॉक्टर महाधमनी अपर्याप्तता के कारणों में से हैंवाल्व भी एंडोकार्डिटिस (एक संक्रामक अंग घाव), महाधमनी विच्छेदन (जिसके परिणामस्वरूप रक्त के अंतराल के माध्यम से बहता है) जैसी बीमारियों का स्राव करता है। कभी-कभी महाधमनी वाल्व को बदलने के लिए सर्जरी के बाद के रोगियों को भी इसकी अपर्याप्तता विकसित होती है। इस समस्या के तीव्र कारणों में छाती पर आघात शामिल है (उदाहरण के लिए, कार की टक्कर के दौरान, जब कोई व्यक्ति अपनी छाती से डैशबोर्ड पर हमला करता है)। यह अक्सर महाधमनी वाल्व को भी नुकसान पहुंचाता है।
महाधमनी अपर्याप्तता के संकेत क्या हैंवाल्व जिसके द्वारा किसी समस्या की उपस्थिति का निर्धारण किया जाता है? जैसा कि पहले ही ऊपर उल्लेख किया गया है, शुरू में कोई लक्षण नहीं हो सकते हैं। यही है, रोगी को यह भी महसूस नहीं हो सकता है कि उसे एक निश्चित समस्या है। हालांकि, वर्षों में स्थिति बदल गई है। रक्त की कमी की भरपाई करने के लिए दिल अधिक सक्रिय रूप से काम करता है। नतीजतन, बाएं वेंट्रिकल थोड़ा बढ़े हुए हैं, और हृदय खुद कमजोर हो जाता है। यहाँ महाधमनी वाल्व अपर्याप्तता भी खुद को महसूस करती है। लक्षण जो इस मामले में हो सकते हैं:
यदि रोगी को तीव्र कमी है, तोसभी लक्षण अचानक प्रकट होते हैं, उनकी ताकत अधिक होती है, वे अधिक स्पष्ट रूप से प्रकट होते हैं। इस मामले में, रोगियों को अक्सर जीवन बचाने सहित आपातकालीन एम्बुलेंस की आवश्यकता होती है।
कमी जैसी समस्या भी हैमहाधमनी वाल्व, विकास की डिग्री। वे जेट की लंबाई में भिन्न होते हैं जिसे खराब बंद वाल्वों के माध्यम से वेंट्रिकल में वापस इंजेक्ट किया जाता है। इसके आधार पर, उन्हें तीन प्रतिष्ठित किया जाता है: पहला, दूसरा और तीसरा।
महाधमनी वाल्व की अपर्याप्तता के बारे में क्या खास है1 डिग्री? इस मामले में, जेट महाधमनी क्यूप्स से 5 मिमी की लंबाई से अधिक नहीं है। तो, इस समस्या को अभी भी महत्वहीन कहा जा सकता है। आखिरकार, बिना किसी विशेष समस्या के, लगभग बहुत ही वाल्वों के नीचे रक्त एकत्र किया जाता है। पहली डिग्री के महाधमनी वाल्व की अपर्याप्तता बाएं वेंट्रिकल में उल्लेखनीय वृद्धि का कारण नहीं बनती है, इस मामले में यह पूर्ण सामान्य आकार का हो सकता है।

महाधमनी वाल्व अपर्याप्तता ग्रेड 2विशेष है कि इस मामले में जेट की लंबाई बढ़कर 10 मिमी हो जाती है। यही है, रक्त वाल्व क्यूप्स से लगभग 10 मिमी की दूरी पर "छिड़काव" करता है। इस मामले में, जेट माइट्रल वाल्व के क्यूप्स तक पहुंच सकता है, जो स्थिति को काफी खराब कर देता है। 2 डिग्री के महाधमनी वाल्व की कमी से कैरोटिड धमनी और हृदय में धड़कन बढ़ जाती है, बाएं वेंट्रिकल बढ़ जाता है। यह सब इकोकार्डियोग्राम पर आसानी से देखा जा सकता है।
महाधमनी वाल्व अपर्याप्तता ग्रेड 3इस तथ्य की विशेषता है कि रक्त को 10 मिमी से अधिक की दूरी पर वापस इंजेक्ट किया जाता है। इस मामले में, धारा माइट्रल वाल्व को पार करती है और बाएं वेंट्रिकल के शीर्ष तक पहुंच सकती है। इस मामले में, हृदय की सीमाएं 2 सेमी से अधिक बढ़ जाती हैं, ईसीजी बाएं निलय अतिवृद्धि दिखा सकता है।
अलग से, मैं अपर्याप्तता पर विचार करना चाहूंगाबच्चों में महाधमनी वाल्व। क्या एक वयस्क और एक बच्चे के बीच कोई अंतर होगा? तो, लक्षण थोड़े अलग होंगे। इस मामले में, बच्चों में, त्वचा का पीलापन सबसे अधिक बार देखा जाता है, अंगों में धमनियों का धड़कना, मुसेट का लक्षण विकसित हो सकता है (बच्चा दिल के संकुचन की लय के आधार पर अपने सिर को पक्षों तक हिलाएगा)। समस्या के उपचार और निदान के लिए, यह प्रक्रिया बच्चों और वयस्कों दोनों के लिए समान होगी।

प्रारंभिक निदान "अपर्याप्तता" हैमहाधमनी वाल्व "अप्रत्याशित हृदय बड़बड़ाहट (एक असामान्य डायस्टोलिक बड़बड़ाहट होगी) को सुनने (ऑस्कल्टेशन) के बाद डॉक्टर द्वारा दिया जा सकता है। हालाँकि, यह अभी तक सिर्फ एक धारणा है। अगला, डॉक्टर उन लक्षणों के बारे में पूछेगा जो इस समस्या की उपस्थिति का संकेत दे सकते हैं, एक पूरा इतिहास एकत्र करें। इसके अलावा, डॉक्टर रोगी को अतिरिक्त शोध के लिए भेजेंगे, जो पहले से तैयार निदान की पुष्टि या खंडन करेगा।
यदि रोगी को पहले निदान किया गया है"महाधमनी वाल्व अपर्याप्तता", इन सभी विधियों का उपयोग करके समस्या का निदान आवश्यक रूप से नहीं किया जाएगा। तो, डॉक्टर खुद तय करता है कि इस स्तर पर रोगी को क्या चाहिए। यह ध्यान दिया जाना चाहिए कि, उपरोक्त नैदानिक विधियों के अलावा, कभी-कभी कोरोनरी एंजियोग्राफी का भी उपयोग किया जाता है, जिसे महाधमनी स्टेनोसिस के समान संकेतों के लिए निर्धारित किया जा सकता है।

यदि रोगी का निदान किया जाता हैमहाधमनी वाल्व ", उपचार रोगी की बीमारी की सीमा पर निर्भर करेगा। तो, कुछ दवाओं या प्रक्रियाओं का उपयोग करने की तात्कालिकता विभिन्न लक्षणों की अभिव्यक्ति की गंभीरता से जुड़ी हुई है। यदि रोग का रूप पुराना है, तो चिकित्सीय उपचार संभव है।
दवा जिसकी रोगी को आवश्यकता हो सकती है:
यह भी ध्यान दिया जाना चाहिए कि इसके साथ रोगीएक समस्या, हालांकि पुरानी रूप में मौजूद है, उसे डॉक्टर के पास पंजीकृत किया जाना चाहिए। उन्हें समय-समय पर डॉक्टर के पास जाना होगा। इस मामले में कठोर उपाय हमेशा नहीं दिखाए जाते हैं।
यदि रोग तीव्र है, वहाँ हैतत्काल सर्जिकल हस्तक्षेप की आवश्यकता। एक व्यक्ति जितनी जल्दी डॉक्टर के पास जाता है, उसके जीवित रहने की संभावना उतनी ही अधिक होती है। और हालांकि इस मामले में मृत्यु दर कम है, डॉक्टरों के पास जाने में देरी से मरीज की जान भी जा सकती है।
इसके अलावा, सर्जरी का संकेत दिया गया हैजिन रोगियों को लंबे समय से महाधमनी वाल्व अपर्याप्तता का निदान किया गया है। यदि रोगी में पहले से ही लक्षण हैं, भले ही वे पहले हल्के हों, बायां वेंट्रिकल अपनी सिकुड़ा क्षमता खो देता है - ये सभी महाधमनी वाल्व के सर्जिकल प्रतिस्थापन के संकेत हैं।
एक संदर्भ के रूप में, यह ध्यान दिया जाना चाहिए कि आजसर्जिकल हस्तक्षेप आम तौर पर सकारात्मक रूप से समाप्त होता है और रोगी के लिए वांछित परिणाम लाता है। इस तरह का पहला ऑपरेशन 1960 में डॉ. हरकेन द्वारा किया गया था, जिन्होंने प्लास्टिक की गेंद और धातु के पिंजरे के साथ महाधमनी को कृत्रिम रूप से बनाया था। सोवियत संघ के क्षेत्र में, इस तरह का ऑपरेशन पहली बार 1964 में सफलतापूर्वक किया गया था। उस समय से, डॉक्टरों ने इस सर्जिकल हस्तक्षेप को यथासंभव उच्च-गुणवत्ता और प्रभावी बनाने के लिए कई तकनीकों और तकनीकों का विकास किया है।

यदि रोगी का हृदय मध्यम या हल्का हैविफलता, 10 साल की जीवित रहने की दर बहुत अधिक है और सभी रोगियों का लगभग 90% हिस्सा है। यदि शिकायतें सामने आने लगती हैं, लक्षण दिखाई देने लगते हैं, तो स्थिति तेजी से बिगड़ सकती है। इस मामले में, यदि आप सर्जिकल हस्तक्षेप का सहारा नहीं लेते हैं, तो मृत्यु लगभग 2-5 वर्षों में हो सकती है, जो अन्य बीमारियों के विकास पर निर्भर करती है।
यदि रोग का कोर्स पूरी तरह से स्पर्शोन्मुख है,पूर्वानुमान यथासंभव अनुकूल है। इस मामले में, केवल 4% मामलों में सर्जरी की आवश्यकता होती है। इस मामले में, पहले पांच वर्षों के दौरान रोगियों में शिकायतें हो सकती हैं - 20% रोगियों में, सात वर्षों में - लगभग 25% रोगियों में। यदि अपर्याप्तता तीव्र, गंभीर है, तो वेंट्रिकुलर अतालता के मामले में मृत्यु संभव है। यदि ऑपरेशन समय पर किया जाता है, तो ऐसी घटनाओं के विकास से बचा जा सकता है।
निवारक उपाय ताकि इस तरह का अधिग्रहण न होरोग, नहीं। इस मामले में, आहार या एक निश्चित जीवन शैली मदद नहीं कर पाएगी। लेकिन जो मरीज जोखिम में हैं वे खुद को बचा सकते हैं। इसलिए, उन्हें निर्धारित प्रक्रियाओं को करने के लिए नियमित रूप से एक डॉक्टर के साथ परीक्षाओं से गुजरना पड़ता है। परीक्षा का कार्यक्रम अलग-अलग हो सकता है, लेकिन आपको साल में एक बार से कम डॉक्टर के पास नहीं जाना चाहिए।


























