
प्रसवपूर्व निदान गर्भावस्था के विकास सर्वेक्षण का एक जटिल है। मुख्य लक्ष्य भ्रूण के विकास के चरणों में शिशु में विभिन्न विकृति की पहचान करना है।
प्रसवपूर्व निदान के सबसे आम तरीके: अल्ट्रासाउंड, एक गर्भवती महिला के रक्त में विभिन्न मार्करों की सामग्री, एक कोरियोनिक बायोप्सी, त्वचा के माध्यम से गर्भनाल रक्त ले रहा है, एमनियोसेंटेसिस।

प्रसव पूर्व के विभिन्न तरीकों का उपयोग करनाडायग्नोस्टिक्स, इस तरह के विकारों का पता लगाना संभव है जैसे कि एडवर्ड्स सिंड्रोम, डाउन सिंड्रोम, हृदय के गठन में विकार और भ्रूण के विकास में अन्य विचलन। यह प्रसव पूर्व निदान के परिणाम हैं जो बच्चे के भविष्य के भाग्य का फैसला कर सकते हैं। नैदानिक डेटा प्राप्त करने के बाद, डॉक्टर के साथ मिलकर माँ यह तय करती है कि बच्चा पैदा होगा या गर्भावस्था समाप्त हो जाएगी। अनुकूल प्रैग्नेंसी भ्रूण के पुनर्वास की अनुमति दे सकती है। आनुवंशिक परीक्षा द्वारा पितृत्व का निर्धारण, जो गर्भावस्था के प्रारंभिक दौर में किया जाता है, साथ ही साथ भ्रूण के लिंग का निर्धारण भी प्रसव पूर्व निदान को संदर्भित करता है। राजधानी में ये सभी सेवाएं प्रोस्पेक्ट मीरा पर सेंटर फॉर प्रीनेटल डायग्नोस्टिक्स द्वारा प्रदान की जाती हैं, जिसके प्रमुख प्रोफेसर एम.वी. मेदवेदेव। यहां आप अल्ट्रासाउंड सहित एक व्यापक प्रसवपूर्व परीक्षा से गुजर सकते हैं। केंद्र आधुनिक 3 डी, 4 डी प्रौद्योगिकियों का उपयोग करता है।

आधुनिक प्रसव पूर्व निदान लागू होता हैतरीकों और प्रौद्योगिकियों की एक किस्म। डिग्री, साथ ही अवसरों का स्तर विविध है। सामान्य तौर पर, प्रसवपूर्व निदान को दो बड़े समूहों में विभाजित किया जाता है: इनवेसिव प्रीनेटल डायग्नोसिस और गैर-इनवेसिव।
गैर-आक्रामक, या जैसा कि उन्हें भी कहा जाता है,न्यूनतम इनवेसिव, विधियों में भ्रूण और मां को सर्जिकल हस्तक्षेप और आघात शामिल नहीं है। सभी गर्भवती महिलाओं के लिए ऐसी प्रक्रियाओं की सिफारिश की जाती है, वे बिल्कुल खतरनाक नहीं हैं। अल्ट्रासाउंड स्कैन की अनुसूचित परीक्षा ली जानी चाहिए। आक्रामक तरीकों में गर्भाशय गुहा में गर्भवती महिला के शरीर में आक्रमण (हस्तक्षेप) शामिल है। तरीके पूरी तरह से सुरक्षित नहीं हैं, इसलिए डॉक्टर उन्हें चरम मामलों में निर्धारित करते हैं, जब सवाल अजन्मे बच्चे के स्वास्थ्य को बनाए रखने के बारे में होता है।
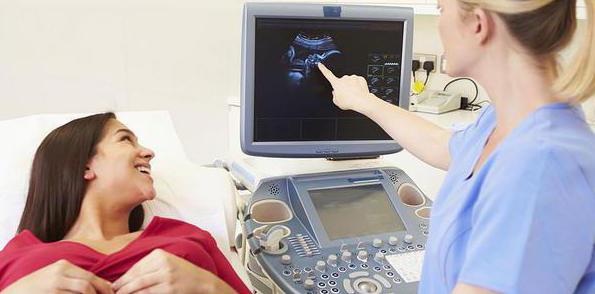
गैर-इनवेसिव तरीकों में अल्ट्रासाउंड शामिल हैंअनुसंधान या प्रसव पूर्व जांच, जो आपको भ्रूण के विकास की गतिशीलता में निरीक्षण करने की अनुमति देता है। गैर-आक्रामक को मातृ रक्त सीरम कारकों द्वारा भ्रूण का प्रसव पूर्व निदान भी माना जाता है।
अल्ट्रासाउंड सबसे आम प्रक्रिया हैइसका महिला और भ्रूण पर कोई हानिकारक प्रभाव नहीं पड़ता है। क्या सभी गर्भवती माताओं को इस अध्ययन से गुजरना पड़ता है? मुद्दा बहस का मुद्दा है, शायद प्रत्येक मामले में इसकी आवश्यकता नहीं है। एक अल्ट्रासाउंड डॉक्टर द्वारा कई कारणों से निर्धारित किया जाता है। पहली तिमाही में, आप गर्भधारण की संख्या निर्धारित कर सकते हैं, चाहे भ्रूण जीवित हो, सटीक अवधि क्या है। चौथे महीने में, अल्ट्रासाउंड पहले से ही भ्रूण के सकल जन्मजात विकृतियों को दिखा सकता है, नाल का स्थान, एमनियोटिक द्रव की मात्रा। 20 सप्ताह के बाद, अजन्मे बच्चे के लिंग का निर्धारण करना संभव है। यह अल्ट्रासाउंड को विभिन्न असामान्यताओं की पहचान करने की अनुमति देता है यदि विश्लेषण गर्भवती महिला में एक उच्च अल्फा-भ्रूणप्रोटीन दिखाता है, साथ ही साथ अगर परिवार के इतिहास में कोई भी विकृतियां देखी जाती हैं। यह ध्यान देने योग्य है कि एक भी अल्ट्रासाउंड परिणाम स्वस्थ भ्रूण के 100% जन्म की गारंटी नहीं दे सकता है।
निम्न अवधि में सभी गर्भवती महिलाओं के लिए अल्ट्रासाउंड के रूप में प्रसवपूर्व प्रसव पूर्व निदान की सिफारिश की जाती है:
शरीर की स्थिति का निदानमाँ, साथ ही भ्रूण का विकास। चिकित्सक गर्भवती पेट की सतह पर ट्रांसड्यूसर या ट्रांसड्यूसर सेट करता है, ध्वनि तरंगें आक्रमण कर रही हैं। इन तरंगों को सेंसर द्वारा पकड़ लिया जाता है, और यह उन्हें मॉनिटर स्क्रीन पर स्थानांतरित कर देता है। गर्भावस्था के शुरुआती चरणों में, कभी-कभी ट्रांसवजाइनल विधि का उपयोग किया जाता है। इस मामले में, सेंसर को योनि में डाला जाता है। अल्ट्रासाउंड स्क्रीनिंग से क्या विचलन प्रकट हो सकते हैं?
• यकृत, गुर्दे, हृदय, आंतों और अन्य के जन्मजात विकृतियां।
• डाउन सिंड्रोम के 12 सप्ताह तक लक्षण।
खुद गर्भावस्था का विकास:
• एक्टोपिक या गर्भाशय।
• भ्रूण के गर्भाशय में मात्रा।
• गर्भकालीन आयु।
• भ्रूण की सिर या पैल्विक प्रस्तुति।
• समय के लिहाज से विकास पिछड़ गया।
• दिल की धड़कन की प्रकृति।
• बच्चे का लिंग।
• प्लेसेंटा का स्थान और स्थिति।
• वाहिकाओं में रक्त प्रवाह।
• गर्भाशय का स्वर।
तो, अल्ट्रासाउंड देता हैकिसी भी विचलन की पहचान करने की क्षमता। उदाहरण के लिए, गर्भाशय की हाइपरटोनिटी गर्भपात के खतरे को जन्म दे सकती है। इस विसंगति की खोज करने के बाद, आप गर्भावस्था को संरक्षित करने के लिए समय पर उपाय कर सकते हैं।

एक महिला से लिए गए रक्त सीरम की जांच उसके विभिन्न पदार्थों की सामग्री के लिए की जाती है:
• एएफपी (अल्फा-भ्रूणप्रोटीन)।
• एनई (अपराजित एस्ट्रिऑल)।
• सीजी (कोरियोनिक गोनाडोट्रोपिन)।
प्रीनेटल स्क्रीनिंग की यह विधि हैसटीकता की काफी उच्च डिग्री। लेकिन ऐसे समय होते हैं जब परीक्षण या तो गलत सकारात्मक परिणाम दिखाता है या गलत नकारात्मक परिणाम। तब चिकित्सक प्रीनेटल स्क्रीनिंग के अतिरिक्त तरीकों को निर्धारित करता है, उदाहरण के लिए, अल्ट्रासाउंड या कुछ आक्रामक नैदानिक विधि।
प्रॉस्पेक्ट मीरा पर प्रसव पूर्व निदान केंद्रमास्को में, वह जैव रासायनिक स्क्रीनिंग, अल्ट्रासाउंड परीक्षा का आयोजन सिर्फ 1.5 घंटे में करता है, और प्रसव पूर्व परामर्श भी प्रदान करता है। पहली तिमाही स्क्रीनिंग के अलावा, काउंसलिंग और अल्ट्रासाउंड के साथ-साथ दूसरी तिमाही की बायोकेमिकल स्क्रीनिंग से गुजरना संभव है।
वंशानुगत का प्रसव पूर्व निदानरोग रक्त में अल्फा-भ्रूणप्रोटीन के स्तर को निर्धारित करने के लिए एक विधि का उपयोग करता है। यह स्क्रीनिंग टेस्ट आपको पैथोलॉजी जैसे एनेस्थली, क्लीफ्ट स्पाइन और अन्य के साथ एक बच्चे की संभावना की पहचान करने की अनुमति देता है। इसके अलावा, अल्फा-भ्रूणप्रोटीन की एक उच्च दर कई भ्रूणों के विकास, गलत तिथियों, गर्भपात की संभावना और यहां तक कि एक जमे हुए गर्भावस्था का संकेत दे सकती है। यदि गर्भावस्था के 16-18 वें सप्ताह में किया जाता है तो विश्लेषण सबसे सटीक परिणाम देता है। 14 वें से पहले या 21 वें सप्ताह के बाद के परिणाम अक्सर गलत होते हैं। कभी-कभी एक दूसरा रक्त परीक्षण निर्धारित किया जाता है। एक उच्च दर के साथ, डॉक्टर एक अल्ट्रासाउंड निर्धारित करता है, इससे आप भ्रूण की बीमारी की अधिक मज़बूती से प्राप्त कर सकते हैं। यदि अल्ट्रासाउंड उच्च अल्फा-भ्रूणप्रोटीन सामग्री का कारण निर्धारित नहीं करता है, तो एमनियोसेंटेसिस निर्धारित है। यह अध्ययन अधिक सटीक रूप से अल्फा-भ्रूणप्रोटीन में परिवर्तन को निर्धारित करता है। यदि रोगी के रक्त में अल्फा-भ्रूणप्रोटीन का स्तर बढ़ जाता है, तो गर्भावस्था के दौरान जटिलताएं उत्पन्न हो सकती हैं, उदाहरण के लिए, विकासात्मक देरी, भ्रूण की मृत्यु, या अपरा विघटन। कम अल्फा-भ्रूणप्रोटीन उच्च सीजी और कम एस्ट्रिऑल के साथ मिलकर डाउन सिंड्रोम के विकास की संभावना का संकेत देता है। डॉक्टर सभी संकेतकों को ध्यान में रखता है: महिला की आयु, हार्मोन सामग्री। यदि आवश्यक हो, अतिरिक्त प्रसव पूर्व अनुसंधान के तरीके निर्धारित हैं।

मानव कोरियोनिक गोनाडोट्रोपिन या (एचसीजी) के साथप्रारंभिक गर्भावस्था आपको सबसे महत्वपूर्ण संकेतकों का मूल्यांकन करने की अनुमति देती है। इस विश्लेषण का एक प्लस प्रारंभिक निर्धारण है, जब अल्ट्रासाउंड भी जानकारीपूर्ण नहीं है। निषेचन के बाद, 6-8 वें दिन एचसीजी का उत्पादन शुरू होता है।
एक ग्लाइकोप्रोटीन के रूप में एचसीजी अल्फा और के होते हैंबीटा सबयूनिट्स अल्फा पिट्यूटरी हार्मोन (एफएसएच, टीएसएच, एलएच) के साथ समान है; और बीटा अद्वितीय है। इसीलिए, सटीक परिणाम प्राप्त करने के लिए, बीटा सबयूनिट परीक्षण (बीटा-एचसीजी) का उपयोग किया जाता है। व्यक्त निदान में, परीक्षण स्ट्रिप्स का उपयोग किया जाता है, जहां एक कम विशिष्ट एचसीजी परीक्षण (मूत्र में) का उपयोग किया जाता है। रक्त में, बीटा-एचसीजी निषेचन से 2 सप्ताह पहले ही गर्भावस्था का सटीक निदान करता है। मूत्र में एचसीजी के निदान के लिए एकाग्रता रक्त में 1-2 दिन बाद परिपक्व होती है। मूत्र में, एचसीजी का स्तर 2 गुना कम है।
प्रारंभिक अवस्था में गर्भावस्था के दौरान एचसीजी का निर्धारण करते समय, विश्लेषण के परिणाम को प्रभावित करने वाले कई कारकों को ध्यान में रखा जाना चाहिए।
गर्भावस्था के दौरान बढ़ा हुआ एचसीजी:
• अपेक्षित और वास्तविक समय सीमा के बीच असंगतता।
• एकाधिक गर्भावस्था (परिणाम में वृद्धि भ्रूण की संख्या के लिए आनुपातिक है)।
• जल्दी विषाक्तता।
• गेस्टोसिस।
• गंभीर विकृतियाँ।
• प्रोजेस्टोजेन का रिसेप्शन।
• मधुमेह मेलेटस।
एचसीजी स्तर में कमी - शब्द का बेमेल, एचसीजी एकाग्रता में बेहद धीमी गति से वृद्धि, 50% से अधिक आदर्श:
• अपेक्षित और वास्तविक अवधि के बीच असंगतता (अक्सर एक अनियमित चक्र के कारण)।
• गर्भपात का खतरा (स्तर 50% से अधिक कम हो जाता है)।
• जमे हुए गर्भावस्था।
• रीमिक्सिंग।
• अस्थानिक गर्भावस्था।
• जीर्ण अपरा अपर्याप्तता।
• 2-3 तिमाही में भ्रूण की मृत्यु।

यदि डॉक्टर यह निर्णय लेता है कि वंशानुगत रोगों की पहचान करने के लिए इनवेसिव प्रीनेटल डायग्नोसिस का उपयोग किया जाना चाहिए, तो विकास संबंधी विकार, निम्न प्रक्रियाओं में से एक का उपयोग किया जा सकता है:
• गर्भधारण।
• कोरियोनिक बायोप्सी (कोशिकाओं की संरचना का अध्ययन जहां से नाल का निर्माण होता है)।
• एमनियोसेंटेसिस (एमनियोटिक द्रव परीक्षण)।
• प्लेसेंटेनेसिस (संक्रमण के बाद नकारात्मक परिणामों का पता लगाया जाता है)।
आक्रामक तरीकों का लाभ गति और हैपरिणाम की एक सौ प्रतिशत गारंटी। गर्भावस्था के शुरुआती चरणों में उपयोग किया जाता है। इसलिए, यदि भ्रूण के विकास में विचलन का कोई संदेह है, तो वंशानुगत रोगों का जन्मपूर्व निदान हमें सटीक निष्कर्ष निकालने की अनुमति देता है। माता-पिता और डॉक्टर समय में निर्णय ले सकते हैं: भ्रूण को छोड़ने या गर्भावस्था को समाप्त करने के लिए। यदि माता-पिता, विकृति विज्ञान के बावजूद, अभी भी बच्चे को छोड़ने का फैसला करते हैं, तो डॉक्टरों के पास गर्भावस्था को ठीक से प्रबंधित करने और सही करने और यहां तक कि गर्भ में भ्रूण का इलाज करने का समय है। यदि गर्भावस्था को समाप्त करने का निर्णय किया जाता है, तो प्रारंभिक अवस्था में जब विचलन का पता लगाया जाता है, तो यह प्रक्रिया शारीरिक और मानसिक रूप से बहुत आसान होती है।
कोरियोनिक बायोप्सी में विश्लेषण शामिल हैविलोम कोरियोन के सूक्ष्म कण - भविष्य के नाल की कोशिकाएं। यह कण भ्रूण के जीन के समान है, जो हमें गुणसूत्र रचना को चिह्नित करने और बच्चे के आनुवंशिक स्वास्थ्य को निर्धारित करने की अनुमति देता है। यदि गर्भाधान (एडवर्ड्स सिंड्रोम, डाउन सिंड्रोम, पतौ, आदि) के दौरान क्रोमोसोमल त्रुटियों से जुड़े रोगों का संदेह है या सिस्टिक फाइब्रोसिस, सिकल सेल एनीमिया और हंटिगटन के कोरिया के लाइलाज रोगों का खतरा है, तो विश्लेषण किया जाता है। एक कोरियोनिक बायोप्सी के परिणाम से अजन्मे बच्चे की 3800 बीमारियों का पता चलता है। लेकिन तंत्रिका ट्यूब के विकास में एक दोष के रूप में इस तरह के एक दोष को इस विधि द्वारा पता नहीं लगाया जा सकता है। इस विकृति का पता केवल एमनियोसेंटेसिस या कॉर्डोसेन्टेसिस प्रक्रियाओं के दौरान किया जाता है।
विश्लेषण के समय, कोरियोन की मोटाईकम से कम 1 सेमी होना चाहिए, यह गर्भावस्था के 7-8 सप्ताह से मेल खाती है। हाल ही में, प्रक्रिया 10-12 वें सप्ताह तक की जाती है, यह भ्रूण के लिए सुरक्षित है। लेकिन 13 वें सप्ताह की तुलना में बाद में नहीं।

पंचर (ट्रांसक्राइवल या ट्रांसएबॉम्बिक) की विधि सर्जनों द्वारा चुनी जाती है। यह इस बात पर निर्भर करता है कि कोरियोन गर्भाशय की दीवारों के सापेक्ष स्थानीयकृत कहां है। किसी भी मामले में, एक अल्ट्रासाउंड स्कैन के साथ एक बायोप्सी किया जाता है।
महिला अपनी पीठ के बल लेटी है।चयनित पंचर साइट आवश्यक रूप से स्थानीय जोखिम के साथ संवेदनाहारी है। पेट की दीवार का एक पंचर, मायोमेट्रियम की दीवार बनाई जाती है ताकि सुई कोरियोन म्यान के समानांतर प्रवेश करे। अल्ट्रासाउंड पर, सुई की गति को नियंत्रित किया जाता है। कोरियोनिक विली के ऊतकों को लेने के लिए एक सिरिंज का उपयोग किया जाता है, सुई को हटा दिया जाता है। पारभासी पद्धति के साथ, महिला को नियमित परीक्षा के दौरान आरामकुर्सी पर रखा जाता है। स्पष्ट रूप से व्यक्त दर्द महसूस नहीं किया जाता है। गर्भाशय ग्रीवा और योनि की दीवारें विशेष संदंश के साथ तय की जाती हैं। प्रवेश एक कैथेटर द्वारा प्रदान किया जाता है, जब यह कोरियोनिक ऊतक तक पहुंचता है, तो एक सिरिंज संलग्न होता है और विश्लेषण के लिए सामग्री ली जाती है।
प्रसव पूर्व निदान विधियों में शामिल हैंसबसे आम - भ्रूण के विकास के विकृति के निर्धारण के लिए एक विधि - एमनियोसेंटेसिस। इसे 15-17 सप्ताह पर आयोजित करने की सिफारिश की जाती है। प्रक्रिया के दौरान, भ्रूण की अल्ट्रासाउंड द्वारा निगरानी की जाती है। पेट की दीवार के माध्यम से डॉक्टर सुई को एमनियोटिक द्रव में सम्मिलित करता है, विश्लेषण के लिए एक निश्चित मात्रा में चूसता है और सुई निकाल दी जाती है। 1-3 सप्ताह के परिणाम तैयार करना। गर्भावस्था के विकास के लिए एमनियोसेंटेसिस खतरनाक नहीं है। 1-2% महिलाओं में, द्रव का रिसाव हो सकता है, यह उपचार के बिना बंद हो जाता है। सहज गर्भपात केवल 0.5% मामलों में हो सकता है। सुई भ्रूण को नुकसान नहीं पहुंचाती है, प्रक्रिया को कई गर्भावस्था के साथ भी किया जा सकता है।
डॉट टेस्ट नवीनतम सुरक्षित आनुवंशिक हैभ्रूण के अध्ययन में विधि, पातु, एडवर्ड्स, डाउन, शेर्हेवस्की-टर्नर, क्लाइनफेल्टर के सिंड्रोम की पहचान करने की अनुमति देती है। परीक्षण डेटा पर आधारित है जो माँ के रक्त से प्राप्त किया जाता है। सिद्धांत यह है कि एक निश्चित संख्या में प्लेसेंटा कोशिकाओं की प्राकृतिक मृत्यु के दौरान, भ्रूण का 5% डीएनए मां के रक्त में प्रवेश करता है। यह मुख्य ट्राइसॉमी (डीओटी परीक्षण) का निदान करना संभव बनाता है।
कैसे किया जाता है प्रक्रिया?गर्भवती महिला की नस से रक्त लिया जाता है, भ्रूण का डीएनए स्रावित होता है। परिणाम दस दिनों के भीतर जारी किया जाता है। परीक्षण गर्भावस्था के किसी भी चरण में किया जाता है, 10 सप्ताह से शुरू होता है। सूचना की विश्वसनीयता 99.7% है।


























